腫瘍
ONCOLOGY
最先端かつ安全・安心がん診療を、地域のために
腫瘍外来
TUMOR OUTPATIENT
私たち婦人科腫瘍グループでは、女性特有の臓器に発生する腫瘍(特に悪性のもの)に対する診療を専門としています。子宮や卵巣・卵管だけでなく外陰・腟などの幅広い臓器を含んでおり、腫瘍が発生する臓器によって個別の専門的治療が必要となってきます。がんになる前の病気である子宮頸部異形成や子宮内膜異型増殖症などの診療や子宮頸がんワクチン接種などにも積極的に取り組んでいます。
最近では、若い女性や未産婦の患者が増えており、ただ治療するだけではなく妊孕性を残せるかどうかも重要となってきます。また、がん治療において、生活の質(QOL)の保持といった点も重要ですので、がんの進行に伴う疼痛や不安などの症状を和らげる緩和医療を並行して行っています。がんに対する治療の目標は“がんの治癒”ですが、”患者さんの社会復帰”も重要です。私たちは積極的に外来化学療法を取り入れ、日帰りでの抗がん剤治療を行うことで不要な入院生活を避け、日常生活を極力損なわずに治療を受けられるよう配慮しています。
当院では、個々の症例に対してスタッフで十分に議論を重ねた上で、エビデンス(科学的根拠)にもとづいた診療を提供しています。そして、時には私たち産婦人科だけでなく消化器外科や泌尿器科と共同して手術を行ったり、また緩和ケアチームと連携をとることで、大学病院だからこそできる最適な医療を提供できるように最大限の力を注いでいます。
一方で、10年前では提供できなかった治療ができるようになったり、副作用が辛かった治療が楽に治療できるようになったりと医療は目まぐるしく変化を遂げています。当院では医療の発展を支えていくために研究にも力をいれています。他の施設や関連病院と共同して研究を進めたり、学会や機構が進める医師主導の臨床試験などに積極的に参加しています。
臨床研究と聞くと実験をされていると不安に感じられる方もいらっしゃるかもしれません。しかし、標準治療から逸脱することはありませんし、ご本人の同意なしに研究を進めることはありません。リスクや個人情報については十分ご納得いただくまでご説明します。まだ標準治療が決まっていない病気の選択肢の一つとして随時お話ししています。
最近では、若い女性や未産婦の患者が増えており、ただ治療するだけではなく妊孕性を残せるかどうかも重要となってきます。また、がん治療において、生活の質(QOL)の保持といった点も重要ですので、がんの進行に伴う疼痛や不安などの症状を和らげる緩和医療を並行して行っています。がんに対する治療の目標は“がんの治癒”ですが、”患者さんの社会復帰”も重要です。私たちは積極的に外来化学療法を取り入れ、日帰りでの抗がん剤治療を行うことで不要な入院生活を避け、日常生活を極力損なわずに治療を受けられるよう配慮しています。
当院では、個々の症例に対してスタッフで十分に議論を重ねた上で、エビデンス(科学的根拠)にもとづいた診療を提供しています。そして、時には私たち産婦人科だけでなく消化器外科や泌尿器科と共同して手術を行ったり、また緩和ケアチームと連携をとることで、大学病院だからこそできる最適な医療を提供できるように最大限の力を注いでいます。
一方で、10年前では提供できなかった治療ができるようになったり、副作用が辛かった治療が楽に治療できるようになったりと医療は目まぐるしく変化を遂げています。当院では医療の発展を支えていくために研究にも力をいれています。他の施設や関連病院と共同して研究を進めたり、学会や機構が進める医師主導の臨床試験などに積極的に参加しています。
臨床研究と聞くと実験をされていると不安に感じられる方もいらっしゃるかもしれません。しかし、標準治療から逸脱することはありませんし、ご本人の同意なしに研究を進めることはありません。リスクや個人情報については十分ご納得いただくまでご説明します。まだ標準治療が決まっていない病気の選択肢の一つとして随時お話ししています。
当院での治療について
ABOUT TRATMENT
当院で行っている治療をそれぞれの癌とともにご紹介します。
当院では、ガイドラインを遵守し標準治療を行っています。その上で、身体への負担が少ない治療、あるいは機能を温存する治療を提供できるよう様々な部門と協力し、主に下記の疾患の診療を行っています。
当院では、ガイドラインを遵守し標準治療を行っています。その上で、身体への負担が少ない治療、あるいは機能を温存する治療を提供できるよう様々な部門と協力し、主に下記の疾患の診療を行っています。
1.子宮頸がん
子宮頸がんは子宮の入り口にできるがんです。(あとで出てくる子宮体癌とは全然違うがんです)
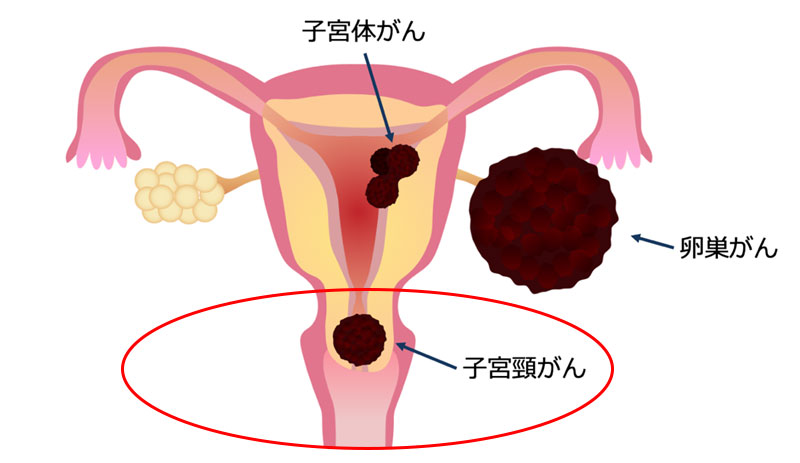
子宮頸がんの90%以上がヒトパピローマウイルス(HPV)に感染し、異形成という状態を経て子宮頸がんになります。HPVは主に性行為で感染し、若い人でも子宮頸癌になる人も多く、初めての性行為より前にHPVワクチンを打つことが重要なため、当院でもワクチン接種を積極的に行っています。(日本はワクチン普及率が諸外国に比べ非常に低く、子宮頸癌が増えている数少ない国です)
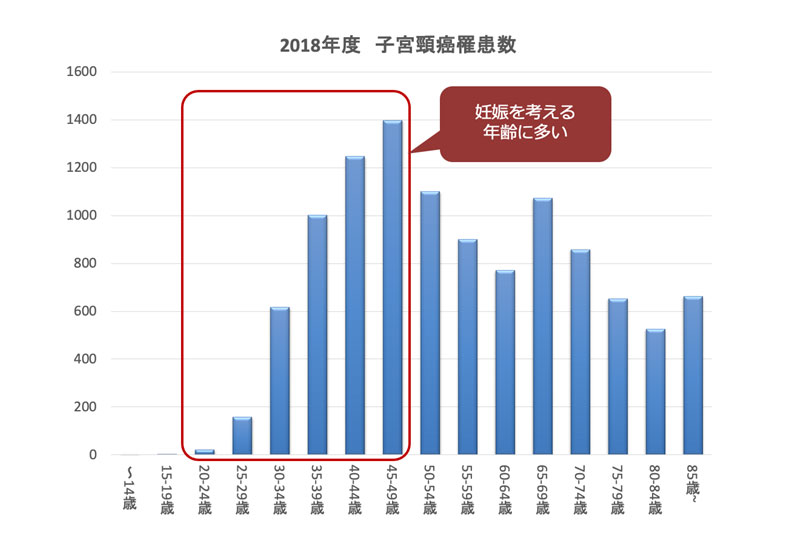 (国立がん研究センターがん情報サービス「がん統計」(全国がん登録)データより作成)
(国立がん研究センターがん情報サービス「がん統計」(全国がん登録)データより作成)
異形成や子宮頸がんの初期にはほぼ無症状であるため、検診が大切になってきます。進行すると、出血などの症状が出てきます。
子宮頸がんの進行は進行期分類(ステージ)によってI期〜IV期に分けられており、さらにそれぞれの中も細かく分類されています。
大きな枠組みとなるI期〜IV期の定義は以下の通りです。
大きな枠組みとなるI期〜IV期の定義は以下の通りです。
- I期
- がんが子宮頸部にとどまっているもの
- II期
- がんが子宮頸部をこえて広がるが、腟壁の下1/3もしくは骨盤の壁までは広がっていないもの
- III期
- がんが腟壁の下1/3まで広がる・骨盤の壁まで広がる・水腎症や無機能腎の原因になっている・骨盤リンパ節や傍大動脈リンパ節に転移しているもの
- IV期
- がんが直腸や膀胱の粘膜まで浸潤する・小骨盤腔(恥骨と仙骨の間)を超えて広がるもの
子宮頸がんでは次の3つの治療法が中心となります。
①手術療法
②放射線療法
③化学療法(抗がん剤)
治療法は子宮頸がんの進行期や年齢・全身の状態などにより決めています。
手術はII期まで選択肢となりますが、III期を超えると腫瘍の摘出が難しくなるため放射線を中心とした治療法となります。放射線治療でも手術とほぼ同じ治療成績が得られるようになってきたため、II期でも放射線療法を選択することもあります。
①手術療法
②放射線療法
③化学療法(抗がん剤)
治療法は子宮頸がんの進行期や年齢・全身の状態などにより決めています。
手術はII期まで選択肢となりますが、III期を超えると腫瘍の摘出が難しくなるため放射線を中心とした治療法となります。放射線治療でも手術とほぼ同じ治療成績が得られるようになってきたため、II期でも放射線療法を選択することもあります。
手術
手術は子宮を広く取る広汎子宮全摘術が基本の術式となり骨盤リンパ節の郭清(全部取る)を含んでいます。卵巣や傍大動脈リンパ節を摘出するかどうかは年齢やがんの組織型(細胞の形状や細胞が集まった組織の状態からがんを分類したもの)により決めています。
広汎子宮全摘術の合併症のひとつとして、排尿に関する神経を切断してしまうことで尿意がなくなったり、尿が出しにくくなったりすることがあります。当院では神経を温存できる方では可能な限り残すような手術をしており、排尿に関する合併症は以前にくらべ、非常に少なくなっています。
また、若い方も多く、妊娠できなくなることが本手術では問題となるため早期のがんで適応があれば、子宮頸部だけ広く摘出し子宮体部を残すことで妊娠の可能性を残すことができる広汎子宮頸部摘出術を行うこともあります。
最近では、子宮頸がん手術にも体に負担の少ない内視鏡手術が取り入れられています。基準を満たした症例に限られますが、腹腔鏡を用いた広汎子宮全摘術を当院では行っており、早期の退院・社会復帰を目指しています。
広汎子宮全摘術の合併症のひとつとして、排尿に関する神経を切断してしまうことで尿意がなくなったり、尿が出しにくくなったりすることがあります。当院では神経を温存できる方では可能な限り残すような手術をしており、排尿に関する合併症は以前にくらべ、非常に少なくなっています。
また、若い方も多く、妊娠できなくなることが本手術では問題となるため早期のがんで適応があれば、子宮頸部だけ広く摘出し子宮体部を残すことで妊娠の可能性を残すことができる広汎子宮頸部摘出術を行うこともあります。
最近では、子宮頸がん手術にも体に負担の少ない内視鏡手術が取り入れられています。基準を満たした症例に限られますが、腹腔鏡を用いた広汎子宮全摘術を当院では行っており、早期の退院・社会復帰を目指しています。
放射線療法・化学療法
手術以外の治療法としては放射線治療があります。進行期にもよりますが、放射線治療は手術と同等の治療成績が認められるため、選択されることの多い治療法です。放射線治療は、いびつな形態の腫瘍に効率的に放射線を照射することが難しく、また腫瘍以外の正常な臓器への被爆が昔からの課題でした。
そういった問題を克服するため、当院では放射線科と協力しながら密封小線源を用いた組織内照射の併用を積極的に行っております。その結果、当院における治療後の腫瘍制御(根治と再発を認めないこと)は非常に高く、全国的にも有数です。
またこの治療法は熟練した技術が必要となるため限られた施設だけで実施可能であり、そのため隣県だけでなく日本全国から数多くの方をご紹介頂いております。また高い治療効果だけでなく、放射線による合併症を減らすことができる効果的な治療法です。
放射線治療以外にも抗がん剤による化学療法を行うこともあります。
治療後は定期的に外来に通っていただいています。
外来では再発の有無や治療後の合併症などの確認をしながら、血液検査・細胞診検査やCTなどの画像検査を行っています。
そういった問題を克服するため、当院では放射線科と協力しながら密封小線源を用いた組織内照射の併用を積極的に行っております。その結果、当院における治療後の腫瘍制御(根治と再発を認めないこと)は非常に高く、全国的にも有数です。
またこの治療法は熟練した技術が必要となるため限られた施設だけで実施可能であり、そのため隣県だけでなく日本全国から数多くの方をご紹介頂いております。また高い治療効果だけでなく、放射線による合併症を減らすことができる効果的な治療法です。
放射線治療以外にも抗がん剤による化学療法を行うこともあります。
治療後は定期的に外来に通っていただいています。
外来では再発の有無や治療後の合併症などの確認をしながら、血液検査・細胞診検査やCTなどの画像検査を行っています。
2.子宮体がん
子宮体がんは子宮体部(子宮の奥)にできるがんで、近年ではその患者数は増加傾向にあります。
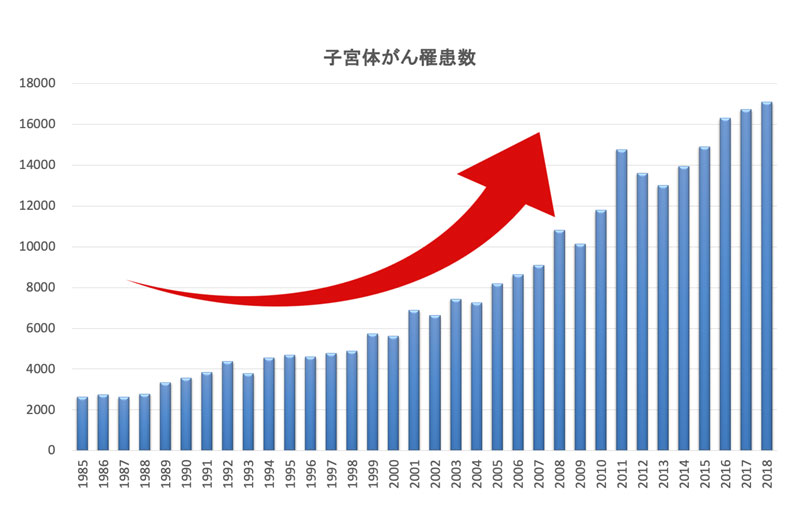 (国立がん研究センターがん情報サービス「がん統計」(全国がん登録)データより作成)
(国立がん研究センターがん情報サービス「がん統計」(全国がん登録)データより作成)
子宮頸がんよりは中高年層の方に多いですが、閉経前の方でも発生することがあります。
子宮体がんは初期から不正出血があることが多く、閉経後に出血があった場合は受診をおすすめします。
子宮体がんは初期から不正出血があることが多く、閉経後に出血があった場合は受診をおすすめします。
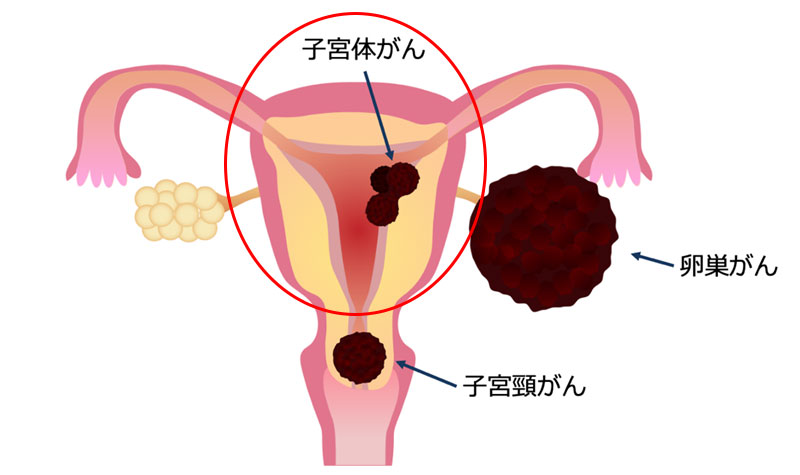
月経(生理)のたびに増殖して脱落する子宮内膜に子宮体癌が発生します。女性ホルモン(エストロゲン)は子宮内膜を増殖させる効果があります。一方、黄体ホルモン(プロゲステロン)は子宮内膜の増殖を抑える働きがあります。このエストロゲンとプロゲステロンのバランスが崩れ、エストロゲンの作用が強くなった状態が続くと子宮体がんのリスクが上がると考えられています。バランスが崩れる原因として以下の原因が知られています。
- 未産
- 不妊症(排卵障害)
- 月経異常(多のう胞性卵巣)
- エストロゲン製剤の服用歴
- 肥満
子宮体がんの進行は進行期分類(ステージ)によってI期〜IV期に分けられており、さらにそれぞれの中でも細かく分類されています。
大きな枠組みとなるI期〜IV期の定義は以下の通りです。
大きな枠組みとなるI期〜IV期の定義は以下の通りです。
- I期
- がんが子宮体部にとどまっているもの
- II期
- がんが子宮頸部の間質に浸潤しているが、子宮をこえていないもの
- III期
- がんが子宮の外に広がるが小骨盤腔(恥骨と仙骨の間)をこえていない・所属リンパ節に転移しているもの
- IV期
- がんが直腸や膀胱の粘膜まで浸潤する・小骨盤腔を超えて広がるもの
子宮体がんの治療は手術が中心となりますが、化学療法や放射線治療を選択することもあります。また、内分泌療法を用いる場合もあります。
手術
原則、子宮・卵巣・骨盤リンパ節を摘出し、症例によっては傍大動脈リンパ節や大網(胃と横行結腸から垂れ下がるリンパ組織)を摘出します。子宮頸がんとは違い、広汎子宮全摘術のような方法ではなく、単純子宮全摘術や準広汎子宮全摘術といった方法が選択されることが多いです。
最近では腹腔鏡やロボットを用いた手術も行われており、当院でも基準を満たす症例に関しては積極的に取り入れるようにしています。腫瘍グループで十分検討し、その人に最適な手術方法を選択します。治療の根治性を損なうことなく術後の痛みや合併症を減らし、早期の社会復帰を目指しています。
最近では腹腔鏡やロボットを用いた手術も行われており、当院でも基準を満たす症例に関しては積極的に取り入れるようにしています。腫瘍グループで十分検討し、その人に最適な手術方法を選択します。治療の根治性を損なうことなく術後の痛みや合併症を減らし、早期の社会復帰を目指しています。
 ロボット手術に用いるda Vinciシステム ©2021 Intuitive Surgical, Inc.
ロボット手術に用いるda Vinciシステム ©2021 Intuitive Surgical, Inc.
 ロボット手術に用いるda Vinciシステム手術風景 ©2021 Intuitive Surgical, Inc.
ロボット手術に用いるda Vinciシステム手術風景 ©2021 Intuitive Surgical, Inc.
放射線療法・化学療法
子宮頸がんに比べ、放射線療法は効きにくいとされており、やはり手術が優先となります。
手術後に再発のリスクが高いと考えられる症例では、手術後に化学療法(抗がん剤)を行うことがあります。また、再発した場合には再発部位に放射線療法を行うことがあります。
放射線療法に関しては放射線科と各症例で検討を行い、最適な方法をご提供しています。
手術後に再発のリスクが高いと考えられる症例では、手術後に化学療法(抗がん剤)を行うことがあります。また、再発した場合には再発部位に放射線療法を行うことがあります。
放射線療法に関しては放射線科と各症例で検討を行い、最適な方法をご提供しています。
内分泌療法(ホルモン療法)
先述の通り、黄体ホルモンは子宮内膜の増殖を抑える働きがあります。この働きを用いて、子宮体がんの初期であれば、がんを正常な状態へ変化させるために高濃度の黄体ホルモンを使う方法です。
先述のように原則として手術が治療の基本ですが、妊娠を希望している方にとっては妊娠ができなくなってしまうという大きなデメリットがあります。そのため、病気の進行度にもよりますが、妊娠を希望する症例に関しては黄体ホルモンでの治療を行い、生殖医療グループとも協力し、癌の克服と妊娠の両立を目指しています。
先述のように原則として手術が治療の基本ですが、妊娠を希望している方にとっては妊娠ができなくなってしまうという大きなデメリットがあります。そのため、病気の進行度にもよりますが、妊娠を希望する症例に関しては黄体ホルモンでの治療を行い、生殖医療グループとも協力し、癌の克服と妊娠の両立を目指しています。
3.卵巣がん
卵巣がんは卵巣にできる癌で、近年増加してきているがんです。
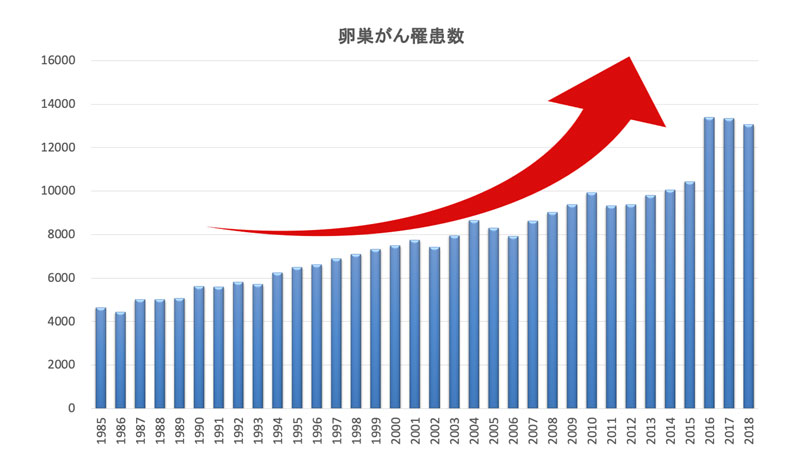 (国立がん研究センターがん情報サービス「がん統計」(全国がん登録)データより作成)
(国立がん研究センターがん情報サービス「がん統計」(全国がん登録)データより作成)
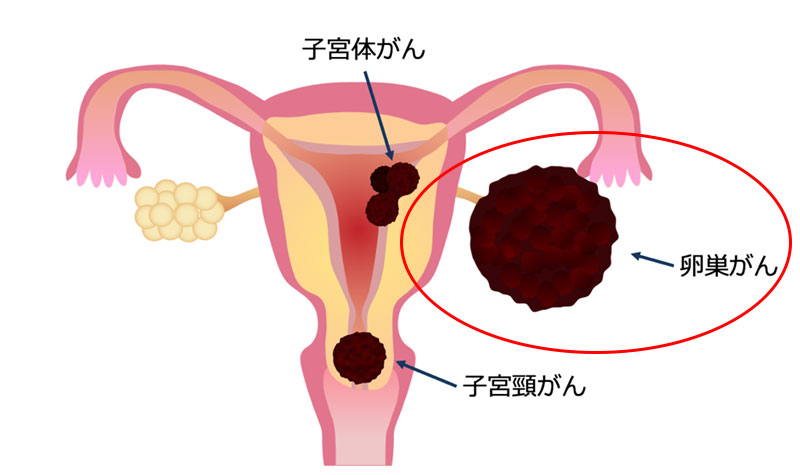
卵巣は排卵したりホルモンを分泌したりと様々な働きの細胞がいることから、非常に多彩な種類の腫瘍ができます。初期の頃は症状がないことが大半であり、下腹部の膨満感などの症状が出てきた時には進行していることが多い癌であり、早期発見が難しいがんの一つです。そのため、死亡率の高いがんとされていますが、最近では新たな治療法も開発されてきています。
卵巣がんの進行は進行期分類(ステージ)によってI期〜IV期に分けられており、さらにそれぞれの中も細かく分類されています。
大きな枠組みとなるI期〜IV期の定義は以下の通りです。
大きな枠組みとなるI期〜IV期の定義は以下の通りです。
- I期
- がんが卵巣・卵管の中にとどまっているもの
- II期
- がんが小骨盤腔(恥骨と仙骨の間)に進展しているもの・原発性腹膜癌
- III期
- がんが小骨盤腔をこえて腹腔内に播種を伴うもの・後腹膜リンパ節に転移しているもの
- IV期
- 遠隔転移があるもの
卵巣癌の治療は手術と化学療法を組み合わせて行っていきます。
手術
標準的な手術としては、子宮と卵巣・卵管と大網を摘出しますが、一番の目標は肉眼的に見える腫瘍を全て取り切ることです。卵巣がんの根治を目指す場合、腹腔鏡の適応はなく開腹手術となります。完全に取り切ることが難しくても、1cmを超えるの腫瘍が残らないことが重要となります。標準的な手術以外に腸や膀胱、肝臓、脾臓といった臓器の部分的な切除が必要となることもあります。当院では手術前に腫瘍グループ内で検討を行い、子宮や卵巣以外の臓器の切除が必要となる可能性がある場合は、消化器外科や泌尿器科などにもご協力いただき、根治を目指した手術を行っています。
初回の手術で1cmを超える癌が残ってしまうと判断した症例では、先に化学療法を行って、腫瘍を小さくしてから根治術を行うようにしています。この場合、診断の確定や化学療法の種類や効果の判断、後述する分子標的薬のコンパニオン診断のために、手術でがんの一部分だけを切除することがあります。以前はこの手術は開腹で行っていましたが、できるだけ身体への負担を減らし、手術後に早期に治療を開始するために腹腔鏡を用いた手術(審査腹腔鏡)を行っています。
初回の手術で1cmを超える癌が残ってしまうと判断した症例では、先に化学療法を行って、腫瘍を小さくしてから根治術を行うようにしています。この場合、診断の確定や化学療法の種類や効果の判断、後述する分子標的薬のコンパニオン診断のために、手術でがんの一部分だけを切除することがあります。以前はこの手術は開腹で行っていましたが、できるだけ身体への負担を減らし、手術後に早期に治療を開始するために腹腔鏡を用いた手術(審査腹腔鏡)を行っています。
化学療法
化学療法は卵巣癌治療において非常に重要な役割を担っており、早期で再発のリスクが低いタイプの場合以外は手術後に必要となります。先述の通り、初回の手術で取り切ることが難しい場合は、根治を目指した手術の前に化学療法を行い、小さくしてから手術を行います。
薬剤としては、パクリタキセル+カルボプラチン(TC療法と呼んでいます)を中心に行い、副作用やアレルギーがあれば適宜変更しています。
このメニューではほとんどの症例で脱毛が起こります。女性にとっての脱毛は精神的な負担も大きいため、適宜、がん支援センターを介してウィッグや帽子などの提案もさせていただいています。
薬剤としては、パクリタキセル+カルボプラチン(TC療法と呼んでいます)を中心に行い、副作用やアレルギーがあれば適宜変更しています。
このメニューではほとんどの症例で脱毛が起こります。女性にとっての脱毛は精神的な負担も大きいため、適宜、がん支援センターを介してウィッグや帽子などの提案もさせていただいています。
分子標的薬
分子標的薬は抗がん剤と違い全身に作用するのではなく、特定の部分(分子)に対して狙い撃ちして効果を発揮する薬になります。現在、卵巣癌では3種類の分子標的薬が承認されており、抗がん剤治療に組み合わせて使用しています。
(i)ベバシズマブ
癌は大きくなり細胞が増えると栄養と酸素が足りなくなってきます。それでも生き延びて増えていくために栄養や酸素がほしくなり、VEGFという物質を出します。VEGFの作用によって新しい血管が作られるようになると、栄養と酸素が腫瘍に供給されます。このVEGFの作用をブロックする薬がベバシズマブです。III期・IV期に対して効果認められ2013年から使用されています。
副作用としては、特徴的なものとして高血圧や蛋白尿、消化管穿孔(穴があく)、血栓症(血管の中で血が固まる)、また傷が治りにくくなるといった副作用があります。
(ii)オラパリブ・ニラパリブ
遺伝子は私たちの情報が詰まっており、傷つくと正常に働けなくなり細胞が死んでしまいます。そうならないように、私たちの身体にある細胞は遺伝子が様々な刺激で傷ついた場合にそれを修復するための機能が2通り存在します。
遺伝情報が書かれているDNAは2本の鎖がグルグルとらせん状にくっついています。
この2本の鎖のうち1本だけ傷ついた場合に修復してくれるのがPARP、2本とも傷ついた場合に修復してくれるのがBRCAになります。BRCAの遺伝子に異常があると、乳癌や卵巣癌になりやすいことがわかっていて、遺伝性乳癌卵巣癌症候群(HBOC)といいます。ある海外の女優さんが予防的に乳房切除を行って、話題にもなりました。
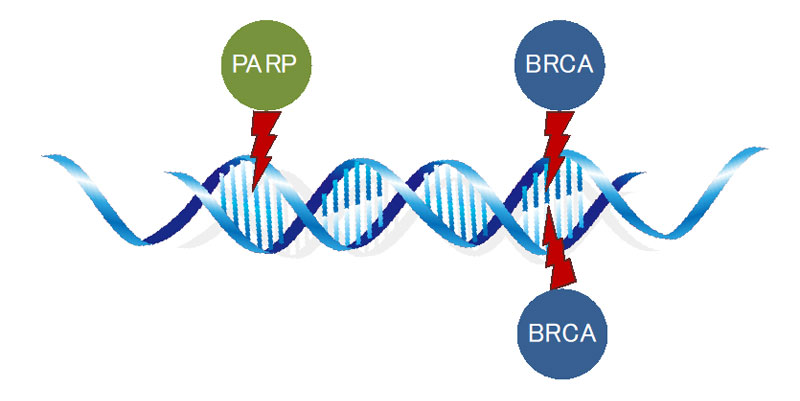 PARPとBRCAのどちらかが働いてくれれば遺伝子は修復されることになります。1本鎖の遺伝子の修復(PARPの作用)ができなかった場合は2本を取り除いて修復(BRCAの作用)しますが、先述したようにHBOCという遺伝的に乳癌・卵巣癌になりやすい方はBRCAの遺伝子に異常があるため、BRCAを介した遺伝子の修復ができません。そのため、遺伝子の修復はPARPに頼りっきりとなりPARPの働きを抑えることで細胞は死滅します。そのPARPの働きを狙い撃ちしてがん細胞の増殖を抑える薬がオラパリブ・ニラパリブであり、高い効果を発揮します。
PARPとBRCAのどちらかが働いてくれれば遺伝子は修復されることになります。1本鎖の遺伝子の修復(PARPの作用)ができなかった場合は2本を取り除いて修復(BRCAの作用)しますが、先述したようにHBOCという遺伝的に乳癌・卵巣癌になりやすい方はBRCAの遺伝子に異常があるため、BRCAを介した遺伝子の修復ができません。そのため、遺伝子の修復はPARPに頼りっきりとなりPARPの働きを抑えることで細胞は死滅します。そのPARPの働きを狙い撃ちしてがん細胞の増殖を抑える薬がオラパリブ・ニラパリブであり、高い効果を発揮します。
最近では遺伝的にBRCAの異常がない、つまり全身の細胞にはBRCAの異常がなくても、卵巣癌の半数近くは癌細胞において2本の鎖の修復ができない(HRD:相同組み換え修復欠損 といいます)ことがわかってきました。これらの細胞でも2本鎖が傷ついた場合の修復はできないため、1本鎖を修復するPARPに頼りっきりです。そのため、PARPの働きを抑えるオラパリブやニラパリブの効果は期待できます。現在では、腫瘍組織のHRD検査も保険診療としてできるようになり、標準的な治療となってきました。
最近ではオラパリブにベバシズマブを併用する治療法も確立され、日々卵巣癌の治療法はアップデートされています。
当院では、検査や遺伝的なカウンセリングも含めた支援ができるように体制と整えHRD検査の承認初期から卵巣癌治療を行っています。進行していて初回の根治術が難しい症例では、積極的に審査腹腔鏡を行って、組織の採取を行い、卵巣癌の診断だけでなくHRDの検索を行い最適な治療をご提供しています。初回の根治術で完遂ができそうな症例でもIII期・IV期に対してはHRDの検索を行い、最も効果が見込める治療を目指しています。
卵巣癌治療は複雑になってきているため、ご自身やご家族への治療についての理解が難しくなってきています。ご不明な点などございました、ぜひ腫瘍外来までご相談ください。
代表的な子宮頸癌、子宮体癌、卵巣癌について中心に説明しましたが、それ以外も外陰癌や絨毛性疾患、子宮肉腫などの腫瘍も診療しています。
大学病院として、他科とも協力しながら最先端の情報・診療を行えるような体制を整えております。病気のことを自分たちだけで抱えることなく、私たちにご相談ください。ご自身・ご家族にとって最適で満足のいく方法をご提供させていただきます。
(i)ベバシズマブ
癌は大きくなり細胞が増えると栄養と酸素が足りなくなってきます。それでも生き延びて増えていくために栄養や酸素がほしくなり、VEGFという物質を出します。VEGFの作用によって新しい血管が作られるようになると、栄養と酸素が腫瘍に供給されます。このVEGFの作用をブロックする薬がベバシズマブです。III期・IV期に対して効果認められ2013年から使用されています。
副作用としては、特徴的なものとして高血圧や蛋白尿、消化管穿孔(穴があく)、血栓症(血管の中で血が固まる)、また傷が治りにくくなるといった副作用があります。
(ii)オラパリブ・ニラパリブ
遺伝子は私たちの情報が詰まっており、傷つくと正常に働けなくなり細胞が死んでしまいます。そうならないように、私たちの身体にある細胞は遺伝子が様々な刺激で傷ついた場合にそれを修復するための機能が2通り存在します。
遺伝情報が書かれているDNAは2本の鎖がグルグルとらせん状にくっついています。
この2本の鎖のうち1本だけ傷ついた場合に修復してくれるのがPARP、2本とも傷ついた場合に修復してくれるのがBRCAになります。BRCAの遺伝子に異常があると、乳癌や卵巣癌になりやすいことがわかっていて、遺伝性乳癌卵巣癌症候群(HBOC)といいます。ある海外の女優さんが予防的に乳房切除を行って、話題にもなりました。

最近では遺伝的にBRCAの異常がない、つまり全身の細胞にはBRCAの異常がなくても、卵巣癌の半数近くは癌細胞において2本の鎖の修復ができない(HRD:相同組み換え修復欠損 といいます)ことがわかってきました。これらの細胞でも2本鎖が傷ついた場合の修復はできないため、1本鎖を修復するPARPに頼りっきりです。そのため、PARPの働きを抑えるオラパリブやニラパリブの効果は期待できます。現在では、腫瘍組織のHRD検査も保険診療としてできるようになり、標準的な治療となってきました。
最近ではオラパリブにベバシズマブを併用する治療法も確立され、日々卵巣癌の治療法はアップデートされています。
当院では、検査や遺伝的なカウンセリングも含めた支援ができるように体制と整えHRD検査の承認初期から卵巣癌治療を行っています。進行していて初回の根治術が難しい症例では、積極的に審査腹腔鏡を行って、組織の採取を行い、卵巣癌の診断だけでなくHRDの検索を行い最適な治療をご提供しています。初回の根治術で完遂ができそうな症例でもIII期・IV期に対してはHRDの検索を行い、最も効果が見込める治療を目指しています。
卵巣癌治療は複雑になってきているため、ご自身やご家族への治療についての理解が難しくなってきています。ご不明な点などございました、ぜひ腫瘍外来までご相談ください。
代表的な子宮頸癌、子宮体癌、卵巣癌について中心に説明しましたが、それ以外も外陰癌や絨毛性疾患、子宮肉腫などの腫瘍も診療しています。
大学病院として、他科とも協力しながら最先端の情報・診療を行えるような体制を整えております。病気のことを自分たちだけで抱えることなく、私たちにご相談ください。ご自身・ご家族にとって最適で満足のいく方法をご提供させていただきます。

